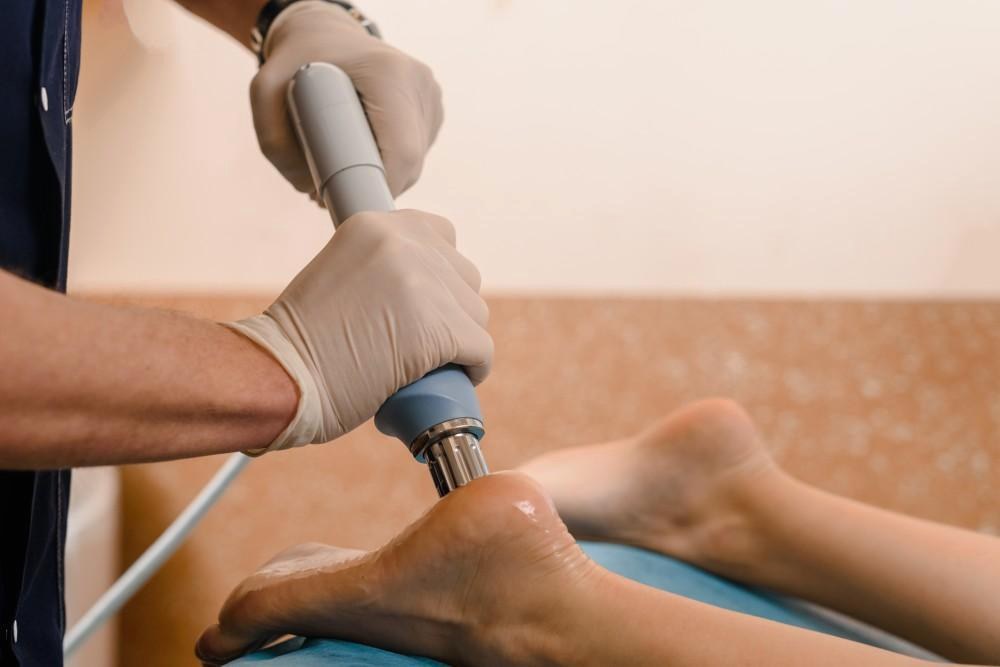
Слово «кольпоскопия» у многих вызывает внутреннее напряжение: звучит “серьёзно”, а значит — страшно. Особенно, если вы беременны, только что родили или замечаете перемены, похожие на перименопаузу. На деле кольпоскопия — это способ рассмотреть шейку матки крупным планом, чтобы понять, что происходит со слизистой, и выбрать правильную тактику: наблюдение, контрольные тесты или биопсию. Это обследование не “лечит” само по себе — оно помогает не гадать, а действовать по фактам.
«Здоровье — не всё, но без здоровья всё — ничто». — Артур Шопенгауэр
В теме шейки матки смысл прост: сделать проверку вовремя — и не жить в тревоге.
Что такое кольпоскопия и какие слова в протоколе важно понимать
Кольпоскопия — это осмотр шейки матки и влагалища с помощью оптического прибора (кольпоскопа) с подсветкой и увеличением. Кольпоскоп — по сути “медицинский микроскоп на стойке”: он позволяет врачу видеть детали эпителия и сосудистого рисунка, которые не видны невооружённым глазом.
В современной практике стандартом считается осмотр с диагностическими пробами: на слизистую наносят слабый раствор уксусной кислоты, а затем — йодный раствор (Люголя). Эти этапы помогают выявить участки, где клетки реагируют иначе, чем в норме, и где может понадобиться прицельная биопсия.
Чтобы не пугаться заключения, разберём пару терминов “по-человечески”:
- Зона трансформации (ЗТ) — участок шейки матки, где один тип клеток сменяется другим. Именно этот “стык” особенно важен для скрининга, потому что там чаще возникают значимые изменения.
- ЗТ-3 (зона трансформации 3-го типа) — вариант, когда переходная зона частично находится в канале шейки матки и не видна полностью при осмотре.
- Неадекватная визуализация — не диагноз, а описание условий: врач не смог увидеть ЗТ целиком.
- Эндоцервикальный кюретаж (ЭЦК) — забор материала из канала шейки матки. Важная деталь: при беременности ЭЦК не выполняют.
- CIN (ЦИН) — степени клеточных изменений: CIN1 обычно лёгкие, CIN2–3 — более выраженные (предраковые).
Зачем назначают кольпоскопию и как подготовиться, чтобы обследование было “читабельным”
Самый частый повод — изменения в скрининге (цитология/ПАП-тест, HPV-тест на вирус папилломы человека) или участок на шейке матки, который врач заметил при обычном осмотре. Важно: кольпоскопия не “разносит” вирус и не ухудшает ситуацию — её цель ровно противоположная: точнее оценить риск и не пропустить важное.
Подготовка обычно без сложностей, но она влияет на то, насколько хорошо врач увидит эпителий. Подход такой: убрать всё, что может “перекрыть обзор”.
- Лучше выбрать день, когда нет обильного кровотечения: кровь и активные выделения мешают видеть границы тканей.
- За сутки-двое разумно сделать паузу в вагинальных свечах/кремах и отказаться от спринцеваний: остатки средств могут оставлять плёнку на слизистой и “смазывать” реакцию тканей на уксусную кислоту и йод.
- Если получается, накануне исключите секс: микротравмы и изменение секрета иногда делают картину менее однозначной.
- Обязательно сообщите врачу о беременности, недавних родах, грудном вскармливании, лекарствах (особенно влияющих на свёртываемость) и аллергиях — это помогает выбрать безопасную тактику.
Важно: если сейчас выраженное воспаление, сильный дискомфорт или много выделений, иногда логичнее сначала стабилизировать слизистую (лечение/подготовка), и только затем делать кольпоскопию. Так выше шанс получить результат, который действительно можно интерпретировать.
Кольпоскопия после родов: почему иногда лучше подождать и когда тянуть не стоит
Послеродовой период — это время “ремонта”: идут лохии, заживают микроповреждения, могут сохраняться следы швов после разрывов. Если вы кормите грудью, слизистая у некоторых женщин становится суше и чувствительнее — это нормальная реакция на гормональные изменения. В таких условиях врач может увидеть много реактивных (восстановительных) изменений, которые выглядят тревожно на бумаге, но не являются патологией.
Поэтому плановую кольпоскопию обычно назначают тогда, когда шейка матки уже успела “успокоиться”: меньше заживления — больше информативности. Конкретные сроки зависят от вашей истории и результатов скрининга, но логика одинаковая: качество осмотра выше, когда восстановление завершилось.
Когда ждать только ради календаря не нужно: если ещё до беременности были выраженные отклонения по скринингу или во время беременности врач заподозрил высокий риск. Тогда обследование проводят по индивидуальному плану, потому что важнее безопасность и своевременная диагностика, чем “идеальное” послеродовое окно.
Беременность: когда кольпоскопия действительно нужна и что важно знать про биопсию
Беременность часто вызывает главный вопрос: “Это безопасно?” Кольпоскопия — это осмотр шейки матки, поэтому в большинстве ситуаций она возможна, но назначается строго по показаниям. Подход здесь более осторожный, чем у небеременных: задача врача — в первую очередь исключить инвазивный рак, а не “докрутить” диагностику до идеальной классификации.
Когда беременным чаще всего назначают кольпоскопию
В актуальном научном консенсусе ключевые показания — результаты скрининга, которые указывают на изменения высокой степени (например, HSIL — выраженные клеточные изменения), или клиническое подозрение на рак. При низком риске (например, ASC-US/LSIL — лёгкие отклонения) нередко выбирают выжидательную тактику и переносят активную диагностику на послеродовый период, если нет тревожных симптомов.
Биопсия во время беременности: зачем и что будет дальше, если обнаружили CIN2–3
Биопсия в беременность делается не “по умолчанию”. Её проводят тогда, когда без гистологии (анализа ткани) нельзя уверенно исключить опасный процесс или когда картина выглядит подозрительно.
Самое важное, что снижает тревогу:
если биопсия подтверждает CIN2–3, это не означает, что вас сразу будут оперировать. В большинстве случаев лечение, связанное с удалением части шейки матки (конизация/эксцизия), переносят на период после родов. Во время беременности чаще выбирают наблюдение и контроль, а вмешательства рассматривают только при признаках инвазии.
И ещё один чёткий принцип безопасности: ЭЦК при беременности не делают — это важное отличие тактики беременных от небеременных.
В беременность кольпоскопия и биопсия нужны прежде всего для того, чтобы убедиться: это не рак. Даже при CIN2–3 обычно выбирают наблюдение до родов, а лечение планируют после рождения ребёнка.
Перименопауза и менопауза: почему кольпоскопия особенно ценна и как сделать её более информативной

Перименопауза — период гормональных качелей, который часто приходится на 40–55 лет. У кого-то меняется цикл, у кого-то появляется сухость, микротрещины, дискомфорт при сексе, контактные мажущие выделения. На этом фоне важно не списывать всё на “возраст”: именно сейчас точная оценка шейки матки становится особенно полезной. Поэтому кольпоскопия здесь — не просто “возможная процедура”, а один из основных инструментов контроля, который помогает вовремя разобраться, что является атрофией и воспалительной реакцией, а что требует внимания.
Техническая сложность обычно одна: из-за возрастной атрофии зона трансформации может частично уходить в канал. Тогда в протоколе встречается формулировка “неадекватная визуализация” или указание ЗТ-3. Это не повод паниковать — это сигнал, что нужно подобрать правильную тактику дальнейшей оценки.
Практический момент, который реально помогает: при выраженной атрофии врач может предложить короткий курс местных эстроген-содержащих средств перед повторным осмотром. Такая подготовка иногда улучшает состояние слизистой и делает переходную зону более доступной для визуализации. Это не самолечение: решение принимает врач с учётом противопоказаний и вашей клинической ситуации.
Результаты, ограничения после процедуры и когда нужно обратиться быстро
В заключении после кольпоскопии могут быть разные формулировки — от “значимых изменений не выявлено” до “подозрение на CIN”. Главное помнить: степень изменений окончательно подтверждает гистология, если брали биопсию. Описание кольпоскопии — это ориентир для решения, нужен ли следующий шаг.
После обычной кольпоскопии строгих ограничений чаще всего нет. Если выполнялась биопсия, врач обычно просит временно беречься: несколько дней не использовать тампоны, отказаться от секса, не ходить в бассейн и не принимать ванну, снизить интенсивные нагрузки. Срок зависит от объёма биопсии и вашей реакции (например, насколько быстро прекращаются мажущие выделения).
Таблица: чем отличается подход в трёх периодах
| Период | Когда выбирают время | Что мешает интерпретации | Что важно помнить |
|---|---|---|---|
| После родов | После первичного заживления, индивидуально | лохии, активное восстановление, сухость при лактации | при высоком риске по скринингу — контроль по плану врача |
| Беременность | По строгим показаниям (подозрение на HSIL/рак) | слизистая более кровоточива, изменения “беременной” шейки | ЭЦК нельзя; CIN2–3 чаще наблюдают до родов |
| Перименопауза/менопауза | По показаниям как ключевой контроль | атрофия, ЗТ-3, неполная видимость ЗТ | иногда помогает эстроген-подготовка по назначению врача |
Когда связаться с врачом без промедления: если кровотечение после биопсии усиливается, появляется температура, нарастает боль или возникает резкий неприятный запах выделений.
Кольпоскопия — это точная диагностика, которая помогает понять, что происходит с шейкой матки, и выбрать правильный сценарий действий. После родов её чаще планируют тогда, когда ткани уже восстановились; при беременности проводят по строгим показаниям и в первую очередь для исключения инвазивного процесса; в перименопаузе и менопаузе кольпоскопия остаётся одним из самых важных способов контроля, хотя иногда требует подготовки слизистой. Самый полезный шаг — прийти на приём с результатами ПАП/HPV и обсудить: нужна ли кольпоскопия сейчас, нужна ли биопсия и как сделать обследование максимально информативным и спокойным.
FAQ
1) Кольпоскопия — это больно? Нужно ли обезболивание?
Чаще всего ощущения сравнимы с обычным осмотром в зеркалах. Растворы могут дать лёгкое пощипывание. Биопсия ощущается как короткое “прищипывание”, после возможны тянущие ощущения и мажущие выделения. Общая анестезия обычно не требуется; при высокой тревожности можно обсудить индивидуальные варианты поддержки.
2) Можно ли делать кольпоскопию беременным?
Да, но не “на всякий случай”. Обычно её назначают при подозрении на изменения высокой степени (HSIL) или рак. При низком риске нередко переносят активную диагностику на послеродовый период, если нет тревожных симптомов.
3) Если при беременности нашли CIN2–3, будут ли делать конизацию сразу?
В большинстве случаев — нет. При подтверждённом CIN2–3 чаще выбирают наблюдение до родов. Лечение (конизация/эксцизия) обычно планируют после рождения ребёнка, если нет признаков инвазии.
4) Когда лучше делать кольпоскопию после родов?
Когда закончились активные послеродовые выделения и шейка матки уже не находится в фазе активного заживления. Если по скринингу риск высокий, врач может назначить раньше; если риск невысокий — выбирают более спокойный срок.
5) Что значит “неадекватная кольпоскопия” или ЗТ-3?
Это не “плохой результат”, а описание видимости: переходная зона частично расположена в канале и её не удалось полностью оценить. Тогда тактика зависит от ваших тестов (HPV/цитология) и может включать повторный осмотр и подготовку слизистой.